RICOMINCIAMO IN SICUREZZA
Il Centro Oculistico Quattroelle è nuovamente operativo nel rispetto di tutte le norme di sicurezza necessarie.
Il Personale Medico e di Assistenza è provvisto di adeguati dispositivi di protezione personale e procede regolarmente con la disinfezione di tutto il materiale diagnostico prima e dopo ogni visita.
Un comportamento corretto e rispettoso dei pazienti e del personale è fondamentale per accedere serenamente ed in sicurezza alle prestazioni.
Blefarospasmo
Cura del blefarospasmo con iniezioni di Botox
La cura del blefarospasmo è incentrata sulla somministrazione periodica di una delle varianti di tossina botulinica. Si tratta di una proteina con azione neurotossica prodotta dal batterio Clostridium Botulinum che è in grado di bloccare la trasmissione degli impulsi alle terminazioni nervose del muscolo, facendo così cessare ogni attività muscolare.
Come funziona l’iniezione di Botox per il blefarospasmo?
Un ago sottilissimo inietta una dose minima e molto diluita di tossina all’interno dei muscoli iperfunzionanti, nello spessore delle palpebre superiori e inferiori, sopra il sopracciglio (muscolo frontale), più raramente di lato all’occhio, sopra lo zigomo (Figura 2).
Quali sono i vantaggi del Botox nella cura del blefarospasmo?
La cura del blefarospasmo tramite iniezione di tossina botulinica presenta numerosi vantaggi per il paziente:
- non richiede anestesia (comporta soltanto un lieve fastidio)
- l’inoculazione della tossina botulinica è ben tollerata dai pazienti
- l’effetto è rapido, compare dopo 4-10 giorni
- i benefici durano per 3 mesi circa
Il trattamento va ripetuto regolarmente, pena la graduale ma inevitabile perdita dei benefici con ritorno alla condizione di partenza.
Il buon risultato della cura del blefarospasmo tramite iniezione di Botox dipende molto dalla bravura del medico. L’equipe medica del Centro Oculistico Quattroelle di Milano dedica al paziente tutta l’attenzione necessaria, valutando caso per caso l’andamento della terapia.
Come prima fase si parte con una dose di 5-10 unità per iniezione e poi si valuta la risposta, eventualmente si può aumentare il dosaggio o i punti di inoculazione fino all’ottenimento dell’effetto desiderato.
Il rischio di tossicità del Botox è inesistente ai dosaggi normalmente utilizzati. Se la tossina diffonde a zone adiacenti potrebbero verificarsi fastidiosi effetti indesiderati quali l’abbassamento della palpebra, la visione doppia, la lacrimazione eccessiva secondaria all’incompleta chiusura della palpebra (lagoftalmo) e/o all’eversione in dentro o in fuori del margine palpebrale (entropion, ectropion). Per fortuna, anche se spiacevoli, sono tutti fenomeni reversibili (durano al massimo 3-4 settimane).
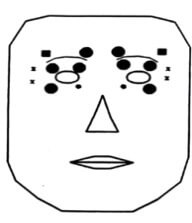
Figura 2. Sedi di iniezione della tossina botulinica nel trattamento del blefarospasmo. I cerchi neri indicano i punti più frequentemente utilizzati.
La terapia a base di tossine alternative
In quei casi in cui le iniezioni di tossina botulinica di tipo A si rivelano poco efficaci o hanno dimostrato una riduzione progressiva dell’effetto, verosimilmente per la formazione di anticorpi contro la tossina, si può ricorrere a prodotti a base di tossine botuliniche A differenti o di tipo B.
La chirurgia (l’indebolimento della muscolatura attraverso la resezione di parte dell’orbicolare, miectomia) è molto aggressiva e scarsamente prevedibile come effetto per cui viene considerata l’ultima spiaggia, da riservare ai casi con prolungata, severa occlusione spastica delle palpebre, che non rispondono alle terapie testé descritte.
Cos’è il blefarospasmo essenziale?
Il blefarospasmo è una distonia focale, (ovvero uno spasmo), involontaria e non controllata, localizzata ai muscoli perioculari prevalentemente orbicolare, responsabile della chiusura della rima palpebrale (Figura 1), ma che può interessare tutti i muscoli mimici (quelli responsabili delle espressioni).
Sintomi del blefarospasmo
I sintomi del blefarospasmo sono chiaramente apprezzabili dalle contrazioni, più o meno frequenti, più o meno intense, ma sempre involontarie e di durata variabile, localizzate ai muscoli perioculari ed al muscolo orbicolare.
Il ripetersi di continuo di questi ammiccamenti può provocare gradi variabili d’irritazione oculare e senso di corpo estraneo, del tutto simili a quelli dell’occhio secco.
La luce intensa, la guida notturna e l’affaticamento o stress emotivi, possono peggiorare la situazione, ma gli spasmi scompaiono durante il sonno.
Al contrario si possono presentare situazioni dolorose o disabilitanti, in cui il blefarospasmo si estende al di fuori delle note situazioni scatenanti. In questo caso il disturbo arriva a impedire e rendere impossibile anche l’esecuzone delle normali attività quotidiane.
Cause del blefarospasmo
Le cause del blefarospasmo non sono conosciute, in genere lo si considera una malattia neurologica idiopatica e progressiva non legata a patologie degli occhi. Probabilmente è dovuto all’ipereccitazione dei gangli basali (strutture nervose situate alla base del cervello e incaricate di coordinare i movimenti).
Talora si individua una familiarità o l’associazione con malattie organiche, ad esempio nei casi secondari a trauma (meccanico, chimico o termico), quelli che si associano a sclerosi multipla, paralisi cerebrale, sindrome di La Tourette.
Blefarospasmo monolaterale e spasmo emifacciale
Quando il blefarospasmo interessa solo un emivolto si chiama spasmo emifacciale, con movimenti incontrollati del viso e del collo secondari all’irritazione del 7° nervo cranico. In questi casi, nel dubbio che possa essere causato dalla compressione dello stesso da parte di masse o vasi sanguigni, conviene approfondire ed eseguire una risonanza magnetica del cervello, con particolare attenzione all’angolo ponto-cerebellare.
Nella sindrome di Meige (distonia oro-mandibolare), il blefarospasmo è accompagnato da forme distoniche della bocca, con smorfie di apertura e chiusura della mandibola, protrusione della lingua, difficoltà alla deglutizione e alla parola.
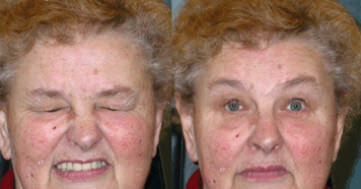
Figura 1. Blefarospasmo essenziale durante la crisi (a) e un attimo dopo la cessazione della contrazione.

