Distrofie corneali
Cos’è la distrofia corneale?
Con il termine distrofia corneale s’intende un gruppo assai eterogeneo (soprattutto per la prognosi funzionale, che varia dagli effetti minimi sulla capacità visiva fino alla cecità) di malattie non infiammatorie, in genere bilaterali, simmetriche e lentamente progressive, su base genetica (ereditaria), che colpiscono i vari strati della cornea, senza associarsi a lesioni di altri organi o a sintomatologia sistemica o a fattori ambientali.
Nonostante la sua imprecisione, tale definizione, eminentemente clinica, continua ad essere utilizzata in mancanza di sostituti adeguati. Inserite da sempre nella categoria delle “malattie rare”, la prevalenza delle distrofie corneali è variabile e poco conosciuta, verosimilmente a causa della mancanza di report, catalogazioni e registri adeguati.
La classificazione classica si basa sulla sede anatomica (lo strato corneale) interessata all’anomalia (Figura 1) e distingue tre gruppi di distrofie corneali:
- anteriori, che colpiscono l’epitelio, la sua membrana basale o lo strato di Bowman e lo stroma corneale superficiale. Tendono a presentarsi con erosioni ricorrenti della superficie;
- intermedie, che interessano lo stroma;
- posteriori, che colpiscono la membrana di Descemet e l’endotelio corneale. Le distrofie stromali e posteriori si manifestano con offuscamenti visivi.
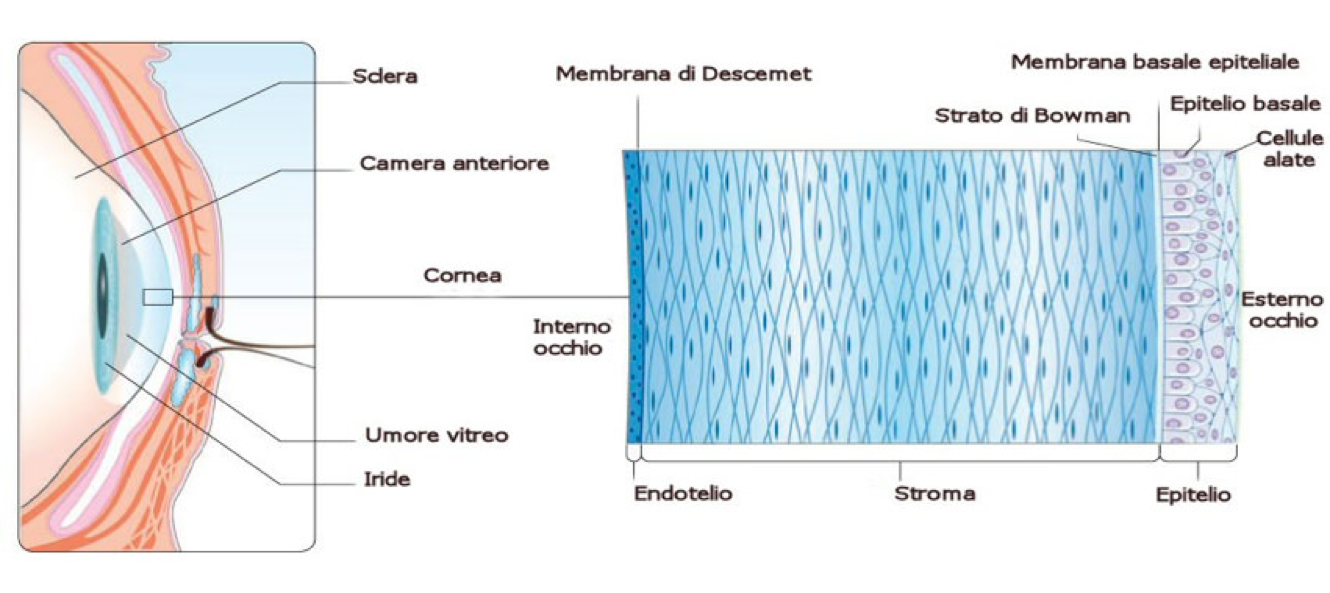
Figura 1. La cornea è una delicata membrana trasparente, priva di sangue e fatta a strati. Quello più superficiale, l’epitelio, è una pellicina di 5-7 livelli accatastati di cellule, appoggiate sulla membrana di Bowman, priva di cellule. Segue lo stroma, il tessuto che costituisce il 90% della struttura principale, formato da fasci di fibre collagene organizzate in lamelle più o meno coese e interconnesse a seconda della profondità, cellule (cheratociti) e sostanza amorfa intercellulare. Lo strato di Dua, sottilissima membrana scoperta recentemente, separa lo stroma dalla membrana di Descemet e quindi dall’endotelio, monostrato interno di cellule cuboidi esagonali, di aspetto a mosaico.
In caso di erosioni ripetute e/o perdita di trasparenza della cornea, spontanee e bilaterali, in età giovanile (sotto i 20 anni) e qualora siano presenti altri casi in famiglia, la diagnosi è eminentemente clinica e si basa sull’età giovanile di esordio e sull’aspetto biomicroscopico della cornea (lampada a fessura).
In caso di terapia sostitutiva (trapianto di cornea), l’esame istologico (mediante microscopia ottica e/o elettronica a trasmissione) del tessuto corneale è in grado di sottotipizzare la distrofia specifica.
La classificazione delle distrofie corneali
La classificazione più moderna delle distrofie corneali, proposta dall’International Committee for Classification of Corneal Diseases (IC3D) nel Dicembre 2008, si fonda anche sulla modalità di trasmissione eredo-famigliare (autosomica dominante, autosomica recessiva o recessiva legata al cromosoma X, riservata cioè al sesso femminile) e prevede l’identificazione delle mutazioni genetiche responsabili attraverso test specifici di analisi molecolare, anche se non tutti i geni coinvolti sono stati individuati.
Una consulenza genetica mirata è dunque possibile in epoca prenatale, anche se sovente manca la giustificazione etica, dato che si tratta di patologie spiacevoli ma con normali aspettative di vita.
Le 4 categorie di distrofie corneali
La classificazione, che organizza in maniera schematica anche gli aspetti istologici (microscopia ottica ed elettronica) e quelli osservabili con la microscopia confocale, distingue 4 categorie di distrofie corneali:
- Categoria 1: distrofia ben definita, in cui un gene specifico responsabile è stato mappato e identificato
- Categoria 2: distrofia ben definita, in cui un gene è stato mappato in uno o più loci cromosomici specifici, ma altri geni non sono ancora stati individuati
- Categoria 3: distrofia ben definita, in cui i geni responsabili non sono ancora stati mappati
- Categoria 4: distrofia nuova, o documentata in precedenza, in cui l’evidenza che si tratti di un’entità a sé stante non è completamente convincente
Da notare che gli stessi esperti dell’International Committee for Classification of Corneal Diseases ammettono una certa flessibilità nella classificazione.
Con l’evolversi delle conoscenze genetiche, infatti, buona parte delle distrofie corneali è destinata a diventare categoria 1, mentre altre scenderanno dal rango di entità separate a quello di semplici varianti, com’è accaduto di recente per la forma discoide centrale, che dalla categoria 4 è stata riclassificata come sottotipo della distrofia di Schnyder.
La scoperta di oltre 30 mutazioni diverse a carico del gene TGFBI (transforming growth factor beta-induced) come cause comuni delle distrofie granulari e reticolari ha motivato un raggruppamento congiunto delle forme.
Nonostante possa sembrare inequivocabile in molti casi, la diagnosi differenziale può presentare difficoltà significative, quando mancano ad esempio i tipici elementi di contesto (famigliarità, età di esordio, aspetto atipico) e si pone con malattie e sindromi sistemiche, anch’esse rare, in cui bisogna identificare le lesioni a carico di altri organi e coinvolgere altri specialisti, come:
- le malattie della pelle come ittiosi follicolare e la cheratosi follicolare spinulosa decalvante, che alla distrofia corneale associano calvizie (alopecia cicatriziale) e assenza di ciglia e sopracciglia, che poi regrediscono con la pubertà. La trasmissione della malattia è recessiva e legata all’X e il gene-malattia è situato in Xp21.2-22.2;
- le malattie da deficit enzimatico e/o accumulo lisosomiale (tirosinemia tipo 2, deficit di lecitina-colesterolo-aciltransferasi,cistinosi, malattia di Fabry, mucopolisaccaridosi, lipidosi, mucolipidosi, sfingolipidosi, glicogenosi, ceroidolipofuscinosi), caratterizzate dalla carenza di specifici enzimi dei lisosomi incaricati di smaltire i mucopolisaccaridi, normali componenti della cornea, ma anche del tessuto connettivale In genere (cartilagini, ossa, sistema reticolo-endoteliale), con conseguente accumulo patologico e manifestazioni cliniche a carico di fegato, cuore, sistema nervoso centrale (con ritardo psico-motorio) e aumentata escrezioneurinaria di mucopolisaccaridi non degradati;
- le gammopatie monoclonali, caratterizzate da un’eccessiva produzione di immunoglobuline da parte delle plasmacellule del midollo emopoietico (mieloma multiplo, macroglobulinemia di Waldenström, malattie delle catene pesanti, amiloidosi, plasmocitoma, leucemia plasmacellulare) in cui le lesioni corneali, macchie di forma irregolare sono assai simili a quelle presenti nella distrofia granulare di tipo I.
Quali altre distrofie corneali esistono?
Esistono diversi tipi e forme di distrofia corneale, ognuna con le proprie caratteristiche:

